梁大伟医生的科普号
- 学术前沿 脊柱矢状面不平衡是否会导致骨质疏松症患者将来发生椎体压缩性骨折?
Doesspinalsagittalimbalanceleadtofuturevertebralcompressionfracturesinosteoporosispatients?摘要背景:已有许多关于骨质疏松性椎体压缩性骨折(OVCFs)风险因素的报道。然而,关于骨质疏松症患者的脊柱矢状面参数之间的关系的报道很少。 目的:探讨脊柱矢状面不平衡是否与骨质疏松症患者未来发生的椎体压缩性骨折相关;骨质疏松症患者的脊柱矢状面参数能否预测椎体压缩性骨折的发生。 方法:从2017年1月到2019年10月,初次就诊时符合条件的骨质疏松症患者被纳入其中。他们被随访至2020年11月1日。根据随访期间是否发生OVCF,将患者分为两组:实验组(椎体压缩性骨折组)和对照组(无椎体压缩性骨折组)。组内分析如下。使用Pearson和Spearman相关系数来计算每个参数之间的相关性。组间分析按以下方法进行。对于分类变量,采用卡方检验;对于正态分布的连续变量,采用独立样本t检验;对于非正态分布的变量,采用双样本非参数检验。二元逻辑回归分析和生存分析(ROC)曲线分别用于确定独立的风险因素和临界值。 结果:共有340名骨质疏松症患者入选。最长和最短的随访期分别为44个月和12个月,平均为25.2±10.2个月。实验组和对照组在年龄、骨密度(股骨和腰椎)、吸烟史、药物治疗规律性、胸腰椎后凸(TLK)、骨盆倾斜(PT)、C7-S1矢状纵轴(C7-S1SVA)和C2-7矢状纵轴(C2-7SVA)方面存在明显的差异。在性别、体重指数(BMI)、饮酒史、高血压、糖尿病、冠心病、骨质疏松症家族史、体力活动、胸椎后凸(TK)、腰椎前凸(LL)、骨盆入射角(PI)、骶骨倾斜(SS)、C2-C7cobb角(CL)、T1倾斜(T1S)或血液参数方面没有明显的差异。通过二元逻辑回归分析,我们发现BMD、药物治疗规律性和C7-S1SVA是未来椎体压缩骨折的独立风险因素。根据ROC曲线,C7-S1SVA的预测准确性最高。通过计算临界值,我们发现当C7-S1SVA超过3.81cm时,未来OVCF更容易发生,C7-S1SVA每增加1cm,未来OVCF的发生率将增加0.324倍(P<.001,OR=1.324)。通过组内分析,我们进一步发现,C7-S1SVA与椎体楔形的百分比呈正相关。 结论:对于骨质疏松症患者来说,C7-S1的SVA超过3.81cm与将来发生椎体压缩性骨折的风险大有关系。
 梁大伟 主治医师 河南省洛阳正骨医院 脊柱外科治疗中心32人已读
梁大伟 主治医师 河南省洛阳正骨医院 脊柱外科治疗中心32人已读 - 学术前沿 胸腰椎骨质疏松性压缩骨折经皮椎体成形术后矢状面失平衡和椎体再发塌陷的关系:多因素分析
CorrelationofSagittalImbalanceandRecollapseafterPercutaneousVertebroplastyforThoracolumbarOsteoporoticVertebralCompressionFracture:AMultivariateStudyofRiskFactors摘要目的:本研究旨在评估矢状面平衡对预测和处理胸腰椎骨质疏松性椎体骨折(OVF)患者经皮椎体成形术(PVP)后骨水泥椎体再塌陷的临床意义。文献概述:最近,有报道称PVP治疗OVF后的骨水泥椎体重新塌陷。虽然再塌陷的危险因素已经确定,但矢状面骨盆参数和矢状不平衡与再塌陷之间的关系还没有确定。方法:对接受单阶段PVP治疗胸腰椎骨质疏松症的门诊患者进行回顾性研究,随访时间至少为24个月。根据骨水泥椎体是否存在有症状的再塌陷,将患者分为两组:(1)再塌陷(RC)组和(2)不塌陷(NC)组。在每次随访时,对患者的特征和与矢状面不平衡相关的影像学参数测量并进行分析。结果:总的来说,134名患者(RC组,n=28;NC组,n=106)被纳入。没有新发骨折的平均时间为3.2个月(范围为1.2-25.1个月)。多变量二元逻辑回归分析发现,低骨矿物质密度(p=0.047)、椎体内动态活动程度(p=0.025)和矢状面不平衡是再塌陷的重要风险因素(p=0.013;几率比,5.405)。矢状面不平衡和胸腰椎后凸(T10-L2)的进展在RC组和矢状面不平衡组比NC组更显著(均为p=0.000)。结论:矢状面不平衡、较低的骨矿物质密度和椎体内的动态活动与PVP后骨水泥椎体的重新塌陷有关。矢状面不平衡比局部后凸或胸腰椎后凸会导致更多的进展性塌陷和矢状面畸形,并伴有大量的背痛和神经功能障碍。因此,在治疗脊柱矢状面不平衡的OVF时,需要更严格和更积极的管理,包括抗骨质疏松的药物。备注:骨水泥椎体的“再塌陷“被定义如下。(1)新发背痛(视觉模拟量表[VAS]评分在0-10分制中大于5分);(2)初次PVP后背痛缓解的时间至少有4周;(3)根据全脊柱侧位片或计算机断层扫描,与初次PVP后立即记录的影像学情况相比,骨水泥椎体高度减少10%以上。(4)根据磁共振成像,椎体的信号强度有变化,但此项是对那些可能存在再发塌陷的人进行。
 梁大伟 主治医师 河南省洛阳正骨医院 脊柱外科治疗中心95人已读
梁大伟 主治医师 河南省洛阳正骨医院 脊柱外科治疗中心95人已读 - 学术前沿 骨质疏松性椎体压缩性骨折的椎体成形术或后凸成形术后并发症和死亡率的发生率和风险因素
IncidenceandRiskFactorsforComplicationsandMortalityAfterVertebroplastyorKyphoplastyintheOsteoporoticVertebralCompressionFracture—Analysisof1,932CasesFromtheAmericanCollegeofSurgeonsNationalSurgicalQualityImprovement摘要研究设计:回顾性队列研究。 目的:目的是利用美国外科医师学会国家手术质量改进计划(ACS-NSQIP)数据库,调查椎体成形术(VP)或后凸成形术(KP)治疗骨质疏松性椎体压缩性骨折(OVCF)相关的并发症的发生率和风险因素。 方法:使用当前程序术语(CPT)编码,从2011-2013年ACS-NSQIP数据集中构建了一个接受VP/KP的患者队列。调查了手术后30天内小并发症(即尿路感染、肺炎、肾功能不全、浅表感染、伤口开裂),大并发症(即再次手术、深静脉血栓、肺栓塞、败血症、透析、心脏骤停、深度感染、中风)和死亡率的发生率,并使用逻辑回归模型分析评估其风险因素。 结果:在1932名接受VP/KP手术的患者中,有166人(8.6%)出现了并发症,包括53人(2.7%)出现轻微并发症,95人(4.9%)出现严重并发症,40人(2.1%)死亡。多变量逻辑回归分析表明,死亡率(95%置信区间[CI])与ASA4级显著相关:16.604(1.956140.959)和肌酐升高(≥1.3毫克/分升):3.494(1.128-10.823)。慢性阻塞性肺部疾病史与轻微并发症有关。白细胞计数增加和低白蛋白血症(<3.0g/dL)也与主要并发症有关。 结论:与VP/KP相关的主要并发症和死亡率分别为4.9%和2.1%,高于以往的报告。肌酐升高和ASA4与VP/KP后的死亡率独立相关。因此,对于老年人、已有肾脏疾病或ASA4级的患者接受VP/KP,需要进行谨慎的监测和咨询。 备注:ASA评分美国麻醉师协会(ASA)根据病人体质状况和对手术危险性进行分类,于麻醉前将病人分为5级:1级:正常健康。除局部病变外,无系统性疾病。2级:有轻度或中度系统性疾病。3级:有严重系统性疾病,日常活动受限,但未丧失工作能力。4级:有严重系统性疾病,已丧失工作能力,危及生命安全。5级:病情危高,生命难以维持的濒死病人。
 梁大伟 主治医师 河南省洛阳正骨医院 脊柱外科治疗中心162人已读
梁大伟 主治医师 河南省洛阳正骨医院 脊柱外科治疗中心162人已读 - 学术前沿 高粘度骨水泥椎体成形术与低粘度骨水泥椎体成形术治疗中高位胸椎压缩性骨折
Highviscositybonecementvertebroplastyversuslowviscositybonecementvertebroplastyinthetreatmentofmid-highthoracicvertebralcompressionfractures摘要 背景:随着科学技术的进步,具有多种配方成分的新型骨水泥已经迅速发展并商业化用于椎体成形术。骨水泥粘度一直是实现更好的临床结果和更少并发症的焦点。同时,治疗中(T7-9)高(T4-6)位胸椎压缩性骨折的经验有限。 目的:本研究的目的是确定并比较用于治疗中(T7-9)和高(T4-6)位胸椎压缩骨折的高粘度骨水泥(HVBC)和低粘度骨水泥(LVBC)之间的不同结果。 结果测量:在术前,手术第0天,术后第1天和6个月的时间点对前椎体高度(AVH),中椎体高度(MVH),后椎体高度(PVH),局部后凸角(KA),Cobb角(CA)等相关参数进行放射学评估。在手术前和手术后6个月使用视觉模拟评分(VAS)评估疼痛。 方法:根据所用骨水泥的粘度将患者分为两组,并使用平片和椎体磁共振成像(MRI)计算参数。患者临床信息;骨水泥品牌;AVH,MVH,PVH,KA,CA和VAS的变化;记录每位患者的并发症,然后进行分析。 结果:两组均显示在术后伤椎椎体高度增加,椎体成形术后矫正KA和CA。HVBC组和LVBC组之间无显着差异(ΔAVH:2.19±2.60对2.48±3.09,p=0.555;ΔMVH:1.25±3.15对1.89±2.58,p=0.192;ΔKA:-5.46±4.58对-5.37±4.47,p=0.908;和ΔCA:-4.22±4.23对-4.56±5.17,p=0.679)。术前和术前有显著的AVH随访变化(HVBC,p=0.012和0.046;LVBC,分别为p=0.001和0.015);MVH术前至术后的显著变化(HVBC,p=0.045;LVBC,p=0.001);术前至术后和术前至随访时间点KA和CA的的变化分别为(KA:HVBC,p=0.000和0.003;LVBC,p=0.000和0.000;CA:HVBC,p=0.017和0.047;LVBC,p=0.006和0.034)。HVBC骨水泥注射量显着增加(3.66±1.36比3.11±1.53,p=0.024),HVBC的使用与水泥渗漏相关的病例较少(26比45,p=0.002)。此外,各组之间在相邻椎体骨折发生率方面没有差异。两组在随访时均显示VAS评分改善,HVBC组具有更好的改善情况(2.40±1.53vs.3.07±1.69,p=0.014)。此外,在HVBC组中发现VAS评分≥3的患者显着减少(22对39,p=0.004) 结论:HVBC和LVBC治疗中高水平胸椎压缩性骨折安全有效。与LVBC相比,HVBC显示较少的水泥渗漏,较大的注射量和较好的术后疼痛缓解。
 梁大伟 主治医师 河南省洛阳正骨医院 脊柱外科治疗中心240人已读
梁大伟 主治医师 河南省洛阳正骨医院 脊柱外科治疗中心240人已读 - 学术前沿 腰椎间盘融合术与椎间盘切除术治疗巨大腰椎间盘突出的功能结果比较:回顾性分析
目的:腰椎间盘突出症是引起腰痛和神经根痛的最常见的疾病之一。虽然症状与腰椎间盘突出的大小并不成正比,但巨大腰椎间盘突出往往需要手术治疗。根据相关文献记载,椎间盘切除术后腰痛、复发性椎间盘突出和节段不稳定的发生率较高,而融合术后相邻节段退变(ASD)的发生率较高。很少有将这两种手术的长期功能结果进行比较研究。在本研究中,我们比较了两种手术的功能结果。 方法:我们收集了2011年至2017年间在我们中心接受手术的所有巨大椎间盘脱垂患者的临床资料并进行随访。所有患者均行椎间盘切除术或经椎间孔腰椎间融合术(TLIF)。所有患者的功能结果均采用视觉模拟量表(VAS)(背部)、VAS(腿部)、改良Oswestry残疾指数(mODI)、坐骨神经疼痛影响指数(SBI)和McNab标准进行评价。同时分析了两组的并发症。 结果:椎间盘切除手术组144例,TLIF组123例。平均随访时间分别为55.07个月和51.86个月。两组在VAS方面均无显著差异。椎间盘切除手术组的mODI和SBI中具有优越性。McNab标准显示80%的椎间盘切除术患者的疗效良好,而TLIF患者只有68%。椎间盘切除手术组的总并发症发生率为11%,而TLIF组为13%。 结论:两者都显示出良好的功能结果,但在椎间盘切除术中效果更好。椎间盘切除术后,复发性椎间盘突出和腰椎不稳定性更为明显,而ASD在融合手术后更为常见。手术方案的选择应该是个体化,同时也取决于外科医生的专业知识,但在资源有限的发展中国家,椎间盘切除术应该是首选。观察到3例硬膜撕裂,其中椎间盘切除术组2例,TLIF组1例。所有患者均经保守治疗成功。椎间盘切除术组有7名患者出现复发性椎间盘突出,并进一步保守治疗。椎间盘切除术组的一名患者出现足部下垂,即使在5年的随访中也没有恢复。1例椎间盘切除术患者和2例TLIF患者术后出现感染。所有3名患者均采用静脉抗生素保守治疗。椎间盘切除术组中的5名患者在椎间盘切除术成功康复后,在以后的生活中出现腰椎不稳定。TLIF组的13名患者在随访中出现症状性ASD。文中巨大椎间盘脱垂在磁共振成像中被定义为椎间盘突出物占椎管前后径50%或以上的情况。巨大椎间盘突出症最常见的症状是神经根性疼痛,可能与神经功能缺损相关,也可能不相关,其中马尾神经综合征需要紧急关注。
 梁大伟 主治医师 河南省洛阳正骨医院 脊柱外科治疗中心269人已读
梁大伟 主治医师 河南省洛阳正骨医院 脊柱外科治疗中心269人已读 - 学术前沿 409例巨大腰椎间盘突出症保守治疗的临床研究
ConservativeTreatmentforGiantLumbarDiscHerniation:ClinicalStudyin409Cases第一作者单位苏州中医医院;南京中医药大学背景:最近有几篇关于腰椎间盘突出症(LDH)再吸收的报道;然而缺乏大样本研究,且这种再吸收现象背后的机制尚不清楚。 目的:探讨保守治疗巨大突出的LDH的可行性和临床结果,并分析影响巨大LDH再吸收的因素。 方法:从2008年1月至2019年12月,对409例初次在我院接受非手术治疗的巨大LDH患者进行了1-12年的随访,分析手术干预率,计算突出的吸收率和临床优良率。 结果:409例患者中有89例(21.76%)接受了手术,其余320例(78.24%)构成了非手术治疗组。320例患者的日本骨科协会(JOA)评分从治疗前的10.22±3.84分变为24.88±5.69分,优良率为84.06%。在非手术治疗组的320例患者中,突出百分比从70.08±30.95%下降到31.67±24.42%。189名患者(59.06%)的突出吸收>30%,81名患者(25.31%)的突出吸收>50%。189例再吸收患者中,最短的吸收时间间隔为1个月,最长的为8年,其中77例(40.74%)在6个月内出现再吸收,6-12个月内出现51例(26.98%),61例(32.28%)出现在12个月后。 结论:如果治疗后的临床症状改善,那么患有巨大LDH的患者不太可能发生进行性神经损伤和马尾综合征。只要没有进行性神经损伤或马尾综合征,对于巨大椎间盘突出患者治疗首选保守治疗。当椎管内有更大的椎间盘突出时更有可能发生再吸收。在增强磁共振成像上,突出椎间盘周围的环形增强(牛眼征)是直接吸收的一个重要指标。椎间盘突出后的再吸收机制可能如下:1)Grang等1发现约有57%大的游离椎间盘突出组织有毛细血管浸润,远高于其他类型的椎间盘突出组织。此外,血管内皮生长因子是一种重要的血管生长刺激因子,可诱导新的毛细血管从椎间盘边缘生长并促进吸收。2)Yoshida等2发现肿瘤坏死因子α能刺激细胞因子的分泌,促进巨噬细胞聚集,具有较强的吞噬活性,释放大量的白细胞介素,导致椎间盘突出组织的吸收。3)椎间盘组织被纤维环包裹。该组织从人体免疫系统中分离出来,具有抗原性。当椎间盘组织穿过纤维环时,就会发生自身免疫反应,清除髓核内的异物。在这一过程中,凋亡相关因子配体通过诱导细胞凋亡和介导炎症发挥重要作用。Kobayashi等3观察了73例椎间盘突出手术患者的椎间盘突出组织,在光镜和电镜下,发现新的微血管进入硬膜外间隙,在椎间盘突出组织周围生长,局部有炎症反应,巨噬细胞大量浸润。1. GrangL,GaudinP,TrocmeC,etal.Intervertebraldiskdegenerationandherniation:theroleofmetalloproteinasesandcytokines.JointBoneSpine2001;68:547-553.2. YoshidaM,NakamuraT,SeiA,etal.Intervertebraldisccellsproducetumornecrosisfactoralpha,interleukin-1beta,andmonocytechemoattractantprotein-1immediatelyafterherniation:anexperimentalstudyusinganewherniamodel.Spine2005;30:55-61.3. KobayashiS,MeirA,KokuboY,etal.Ultrastructuralanalysisonlumbardischerniationusingsurgicalspecimens:roleofneovascularizationandmacrophagesinhernias.Spine2009;34:655-662.声明:因中英文语言表达习惯不同,翻译可能存在偏差,如有疑问可参看英文原文,并在文末提出宝贵意见。
 梁大伟 主治医师 河南省洛阳正骨医院 脊柱外科治疗中心206人已读
梁大伟 主治医师 河南省洛阳正骨医院 脊柱外科治疗中心206人已读 - 学术前沿 腰椎间盘突出症腰椎间盘切除术后的腰痛:你能告诉患者什么?
目的:腰椎间盘切除术(LD)经常用于缓解椎间盘突出引起的神经根性疼痛。虽然这一目标在大多数患者身上都实现了,但关于腰痛(LBP)改善的报道并不一致。本研究的目的是描述椎间盘切除术后LBP的演变。 方法:作者对从加拿大脊柱成果和研究网络(CSORN)登记处前瞻性收集的患者数据进行了回顾性分析。因腰椎间盘突出症而接受手术的患者符合入选条件。主要结果是术后12个月时评估的背痛数值评分量表(BPNRS)的评分显著降低。二元逻辑回归用于模拟主要结果和潜在预测因素之间的关系。 结果:共有557名患者纳入分析。85%的患者主诉为神经性疼痛;55%的患者接受了微创手术。BPNRS在3个月时改善了48%,并且在所有随访中都保持了这种改善。LBP和腿部疼痛的改善相关。在12个月时,64%患者的报告显示BPNRS显著改善。六个因素预测LBP改善较差:女性、低教育水平、已婚、没有工作、对LBP改善的期望值较低,以及术前BPNRS较低。 结论:在LD后的大多数患者中观察到LBP显著改善。这些数据应该用于更好地为患者提供建议,并提供关于背痛改善的准确预期。声明:因中英文语言表达习惯不同,翻译可能存在偏差,如有疑问可参看英文原文,并在文末提出宝贵意见。
 梁大伟 主治医师 河南省洛阳正骨医院 脊柱外科治疗中心239人已读
梁大伟 主治医师 河南省洛阳正骨医院 脊柱外科治疗中心239人已读 - 学术前沿 核心肌力稳定训练对不同阶段退行性椎间盘疾病患者的影响初步报告
第一作者单位:物理治疗学院,弗罗茨瓦夫大学体育学院摘要:本研究的目的是评估稳定训练对退行性椎间盘疾病患者腰椎深层核心肌肉(腰椎多裂肌,腹肌、特别是腹横肌)的疗效。这项研究对38名参与者进行了研究。将受试者分为两组:挤压组(EXT,n=17)和突出组(PRO,n=21)。所有受试者都接受了为期四周的核心稳定性运动治疗(五次/周)。对干预前、干预后和干预后四周(随访)的临床结果进行评估。主要观察指标为脊柱运动范围(ROM;spinalMouse®装置)和Oswestry残疾指数(ODI)。PRO组的ROM从干预前的88.52分下降到干预后的83.33分,随访时下降到82.82分(p=0.01),ODI从干预前的16.14分下降到干预后的6.57分,随访时下降到9.42分(p<0.01)。在EXT组中,ROM从干预前的81.00降低到干预后的77.05,然后在随访时增加到77.94(p=0.03),而ODI则从干预前的22.58降低到干预后的15.41,在随访时下降到14.70(p<0.001)。虽然稳定锻炼改善了各组的临床结果,但我们无法得出结论,即椎间盘损伤的类型是否会显著影响稳定锻炼治疗的结果。研究表明,稳定训练可以减轻疼痛,改善腰椎间盘突出患者的临床状况和日常生活活动。其中稳定训练包括:一个疗程包括四个练习,其中指导患者进行骨盆倾斜(内收)同时完全呼气,从而激活不同位置的肌肉群:(a)俯卧,(b)仰卧,下肢弯曲,(c)四足和(d)背靠墙站立。
 梁大伟 主治医师 河南省洛阳正骨医院 脊柱外科治疗中心176人已读
梁大伟 主治医师 河南省洛阳正骨医院 脊柱外科治疗中心176人已读 - 案例 腰椎间盘突出
治疗前患者腰部疼痛伴下肢放射性疼痛5个月,之前经历牵引、中药熏药等保守治疗后症状减轻,但在治疗后2个月出现疼痛,且症状加重,影像日常休息。体格检查提示:腰椎活动稍受限。腰椎活动度:前屈30°,后伸10°,左侧屈15°,右侧屈15°。腰部稍肌肉紧张、僵硬,腰椎L4-S1棘上、棘突间、棘旁均有压痛,以L4/L5、L5/S1为著,L4-S1棘上叩痛明显,并向下肢外侧放射。双侧膝腱反射对称引出,双侧跟腱反射未引出。右侧胫骨前肌肌力4级,双侧足拇屈肌、腓肠肌、腓骨长短肌、股四头肌、髂腰肌肌力5级。直腿抬高试验:右侧70°(-),左侧40°(+)。加强试验:右侧(-),左侧(+)。双下肢皮肤感觉正常存在。双下肢足背动脉搏动正常。腰椎MRI(我院2021-08-28)示:腰椎退行性改变;L3/4、L4/5、L5/S1椎间盘便携性、膨出并突出(中央型);L4/5节段椎管狭窄;L5/S1椎体终板软骨炎。治疗后治疗后7天择期行椎间盘切除、椎管减压、植骨融合内固定椎管容积得到释放,神经压迫解除,患者症状减轻。
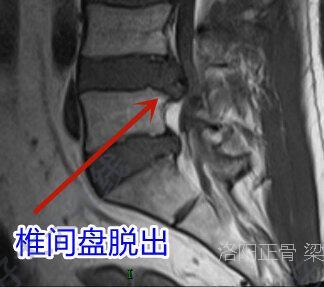 梁大伟 主治医师 河南省洛阳正骨医院 脊柱外科治疗中心139人已读
梁大伟 主治医师 河南省洛阳正骨医院 脊柱外科治疗中心139人已读 - 医学科普 腰椎间盘突出症的手术治疗方案
如果经过积极的保守治疗后,且病程时间较长,病情较重,可以考虑选择手治疗。能够更快,更好的解决疼痛或者神经症状,更早的恢复到正常生活及工作。一般来说,无论何种手术,都有相应的适应症,腰椎间盘突出症的手术适应症包括:病史出现超过12周;经过系统保守治疗无效;在保守治疗途中出现持续病情加重;突出症患者的病情严重影响日常生活及工作;出现马尾神经综合征主要的手术方案:1.切开进行腰椎椎间盘突出组织摘除、植骨融合、内固定术。目前中期到远期的随访优良率大多在70-90%。2.微创进行椎间盘摘除,包括经皮椎间盘切吸术、激光消融术、臭氧消融术及射频消融髓核成形术等等。3.显微镜椎间盘清除(俗称孔镜手术),相对于切开手术来说,其住院时间,出血量,恢复时间都较占优势,但也存在椎间盘再次突出,造成远期二次或者多次手术的情况。4.人工椎间盘置换术,主要适应于椎间盘自身造成的疼痛,并非神经根性疼痛。对于手术效果影响较大的因素:吸烟、高龄、肥胖、糖尿病、抑郁症、术前出现肌肉力量减弱或神经受损严重、存在下肢骨关节病(例如股骨头坏死、膝关节骨性关节炎等等)等都可能增加术后预后不良情况。
梁大伟 主治医师 河南省洛阳正骨医院 脊柱外科治疗中心382人已读





